Spis treści
Czy półpasiec jest chorobą wirusową?
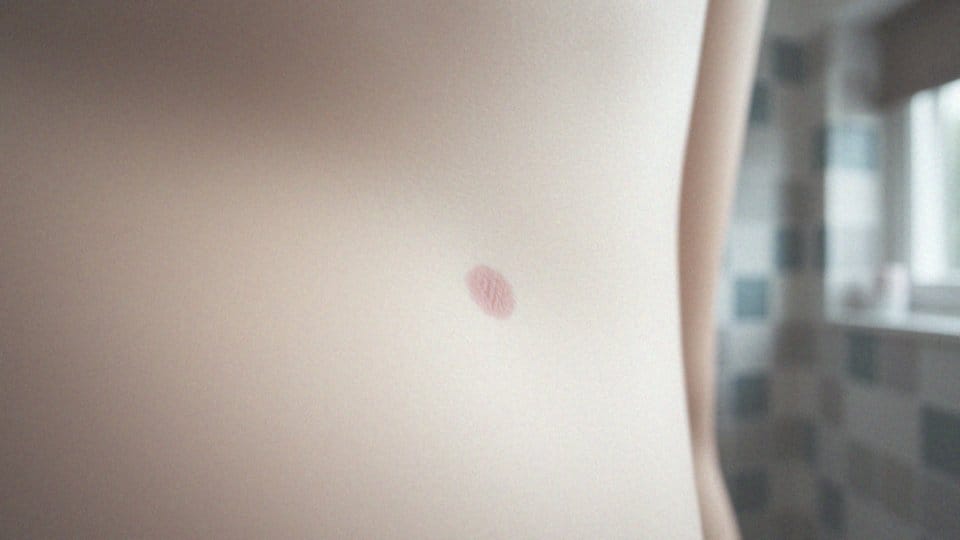
Półpasiec to choroba wirusowa, wywoływana przez wirus ospy wietrznej oraz półpaśca, znany pod skrótem VZV. Należy on do grupy wirusów Herpes o numerze trzy (HHV-3). Osoba, która zachoruje na półpasiec, wcześniej musi przejść ospę wietrzną, ponieważ wirus przechodzi w stan uśpienia w organizmie.
Gdy system odpornościowy jest osłabiony, wirus może znów się aktywować, co prowadzi do wystąpienia półpaśca. Objawia się on:
- charakterystycznym wysypem skórnym,
- silnym bólem,
- uszkodzeniem nerwów.
Interesujące jest to, że zakażenie zazwyczaj dotyczy jedynie tych obszarów skóry, które są unerwione przez nerw, w którym wirus wznowił swoją aktywność. Diagnozowanie półpaśca opiera się głównie na obserwacji objawów oraz historii medycznej pacjenta.
Jakie są przyczyny wystąpienia półpaśca?
Półpasiec to schorzenie wywołane reaktywacją wirusa ospy wietrznej i półpaśca (VZV), który przez długi czas pozostaje ukryty w zwojach nerwowych po przejściu ostrej fazy ospy. Do jego ponownego uaktywnienia dochodzi zazwyczaj w wyniku osłabienia systemu immunologicznego. Ryzyko zachorowania na półpasiec wzrasta zwłaszcza u osób powyżej pięćdziesiątego roku życia. Naturalne starzenie się organizmu prowadzi do obniżenia sprawności układu odpornościowego, co czyni te osoby szczególnie wrażliwymi na tę chorobę.
Stres odgrywa również istotną rolę w aktywacji wirusa, ponieważ intensywne napięcia psychiczne mogą znacząco osłabiać naszą odporność. Ponadto, obecność przewlekłych schorzeń, takich jak:
- cukrzyca,
- nowotwory,
- infekcje wirusowe, w tym HIV/AIDS.
Podnosi to ryzyko wystąpienia półpaśca. Osoby, które przyjmują leki immunosupresyjne, na przykład po przeszczepach, są szczególnie narażone na różne infekcje, w tym również na półpasiec. Te czynniki mogą sprzyjać sytuacjom, w których wirus ponownie atakuje organizm, prowadząc do charakterystycznych objawów tej choroby. Zrozumienie tych zagadnień jest ważne, by zapobiegać nawrotom i chronić osoby z grupy ryzyka.
Kto ma większe ryzyko zachorowania na półpasiec?
Największe ryzyko zachorowania na półpasiec dotyczy przede wszystkim dorosłych, którzy przekroczyli 50. rok życia. Wraz z upływem lat nasza odporność komórkowa ulega osłabieniu, co sprzyja reaktywacji wirusa VZV. Również osoby z obniżoną odpornością, na przykład:
- cierpiące na AIDS,
- nowotwory,
- cukrzycę,
- poddawane leczeniu immunosupresyjnemu.
Zwiększa to szanse na wystąpienie tej choroby. Dodatkowo, stres oraz przewlekłe schorzenia mogą przyczyniać się do łatwiejszego zakażenia. Z tego powodu osoby z długotrwałymi problemami zdrowotnymi powinny z większą uwagą monitorować swoje samopoczucie oraz sygnały świadczące o półpaścu. Tego rodzaju obserwacje są niezbędne dla skutecznej profilaktyki i dbania o zdrowie.
Ile razy można chorować na półpasiec?
Półpasiec zazwyczaj zdarza się tylko raz w życiu danej osoby, jednak ci, którzy mają osłabiony układ odpornościowy, mogą mieć około pięciu procent szans na jego ponowne wystąpienie. Zdarza się także, że nawroty tej choroby pojawiają się niespodziewanie nawet u osób w dobrej kondycji zdrowotnej. Mimo wcześniejszego przebycia półpaśca, organizm nie jest całkowicie zabezpieczony przed kolejnymi epizodami.
Objawy nawrotowego półpaśca są zbliżone do tych obserwowanych podczas pierwszego zakażenia. Takie nawroty mogą być wywołane przez różnorodne czynniki, w tym:
- stres,
- przewlekłe schorzenia,
- leki osłabiające odporność.
W związku z tym, osoby, które przeszły tę chorobę, powinny być świadome ryzyka ponownego zarażenia się i starannie obserwować swoje samopoczucie.
Czy można mieć półpasiec więcej niż raz?
Prawdopodobieństwo ponownego zachorowania na półpasiec zdecydowanie istnieje, choć na szczęście jest stosunkowo rzadkie. Z badań wynika, że osoby z osłabioną odpornością, na przykład:
- ci, którzy zmagają się z AIDS,
- chorzy na nowotwory, takie jak chłoniaki,
- osoby przyjmujące leki immunosupresyjne.
Mimo że przejście półpaśca nie gwarantuje długotrwałej ochrony, wirus ma zdolność do reaktywacji. Czynniki takie jak:
- stres,
- zmiany w stanie zdrowia,
- terapie mające na celu obniżenie odporności
mogą znacząco zwiększać ryzyko nawrotu. Warto zauważyć, że nawroty zdarzają się także osobom, które wydają się być w dobrej formie zdrowotnej, chociaż jest to znacznie mniej prawdopodobne. Zrozumienie tych zagadnień ma istotne znaczenie dla wszystkich, którzy mieli do czynienia z tą chorobą, ponieważ wiedza ta może pomóc w lepszej profilaktyce i dbaniu o zdrowie.
Jak wygląda półpasiec nawrotowy?

Półpasiec nawrotowy objawia się w sposób zbliżony do pierwszego epizodu, którego znakiem rozpoznawczym jest bolesna wysypka pęcherzykowa zlokalizowana wzdłuż dermatomu, czyli na obszarze unerwionym przez dany nerw. W przypadku powrotów choroby, pęcherze mogą występować w tych samych miejscach lub w innych lokalizacjach.
Osoby z osłabionym układem odpornościowym często zmagają się z intensywniejszymi objawami oraz szerszymi zmianami skórnymi, co zwiększa ryzyko wystąpienia groźnych powikłań. Towarzyszący temu ból, określany jako neuralgia półpaścowa, może mieć przewlekły charakter i istotnie wpływać na codzienne życie pacjentów. Dlatego osoby doświadczające nawrotów półpaśca powinny być regularnie kontrolowane przez lekarza, z uwagi na możliwość wystąpienia komplikacji.
Kluczowe jest, aby nie bagatelizować pojawiających się problemów skórnych oraz dolegliwości bólowych, co pozwoli na zminimalizowanie ryzyka poważnych konsekwencji zdrowotnych.
Jakie są czynniki wpływające na powtarzalność zachorowań na półpasiec?
Częstotliwość nawrotów półpaśca jest uzależniona od kilku istotnych elementów, w tym:
- kondycji układu odpornościowego,
- wiek, zwłaszcza po pięćdziesiątym roku życia,
- sytuacje stresowe,
- przewlekłe schorzenia, takie jak cukrzyca.
Przede wszystkim, kondycja układu odpornościowego odgrywa kluczową rolę w reaktywacji wirusa VZV, który wywołuje tę chorobę. Osoby z osłabioną odpornością, takie jak pacjenci z AIDS, nowotworami oraz ci, którzy przechodzą leczenie immunosupresyjne, są w szczególnie dużym niebezpieczeństwie nawrotu choroby. Z wiekiem, efektywność systemu odpornościowego naturalnie spada, co dodatkowo zwiększa ryzyko jej pojawienia się. Dodatkowo, sytuacje stresowe mają tendencję do osłabiania odporności, co sprzyja reaktywacji wirusa. Warto też zauważyć, że przewlekłe schorzenia, takie jak cukrzyca, mogą podwyższać to ryzyko. Znalezienie zrozumienia tych czynników ryzyka jest kluczowe dla efektywnej prewencji oraz monitorowania zdrowia osób, które mogą być bardziej narażone na tę chorobę.
Jakie są objawy półpaśca?
Objawy półpaśca pojawiają się zazwyczaj w dwóch etapach. W pierwszej fazie, na kilka dni przed wystąpieniem wysypki, pacjenci mogą odczuwać:
- ból,
- pieczenie,
- mrowienie,
- swędzenie skóry.
Te dolegliwości najczęściej występują po jednej stronie ciała i mogą być mylone z nerwobólami, nazywanymi często zbolałością. Wkrótce, w ciągu 1-3 dni, na skórze pojawiają się pęcherzyki wypełnione przezroczystym płynem, które gromadzą się wzdłuż dermatomu, co jest typowe dla tej choroby. Oprócz miejscowych objawów, mogą także wystąpić ogólne dolegliwości, takie jak:
- gorączka,
- ból głowy,
- uczucie zmęczenia,
- ogólne osłabienie organizmu.
W przypadku, gdy wysypka znajduje się w okolicach oka, mogą się pojawić silne bóle oraz zaburzenia widzenia, co nazywane jest półpaścem ocznym. Dodatkowe objawy mogą wystąpić, jeśli w obrębie jamy ustnej wystąpią nadżerki, prowadząc do bólu w języku i podniebieniu. W rzadkich, ale poważnych przypadkach mogą wystąpić również problemy ze słuchem lub szumy uszne. Zrozumienie tych symptomów jest niezwykle istotne, ponieważ pozwala na szybką diagnozę i rozpoczęcie leczenia, co może znacznie zmniejszyć dyskomfort oraz ryzyko powikłań.
Jakie są objawy półpaśca ocznego?
Półpasiec oczny to poważna komplikacja spowodowana reaktywacją wirusu ospy wietrznej oraz półpaśca, który atakuje nerw oczny. Pierwsze symptomy obejmują:
- silny ból oka,
- nadwrażliwość na światło,
- obrzęki powiek,
- zaczerwienienia w obrębie oczu.
W poważniejszych przypadkach istnieje ryzyko zapalenia rogówki i spojówek, co może prowadzić do pogorszenia lub wręcz utraty wzroku. Dlatego, w przypadku zauważenia tych objawów, niezwłocznie warto zgłosić się do okulisty. Wczesne wykrycie półpaśca ocznego jest niezwykle istotne, aby zmniejszyć ryzyko poważnych powikłań i zadbać o zdrowie wzrokowe. Szybka pomoc medyczna ma kluczowe znaczenie dla efektywności terapii oraz minimalizacji ewentualnych zagrożeń dla wzroku.
Jak wygląda diagnozowanie półpaśca?
Diagnozowanie półpaśca w dużej mierze opiera się na ocenie charakterystycznej wysypki pęcherzykowej, która pojawia się wzdłuż dermatomu. Na początku lekarz przeprowadza dokładny wywiad, pytając pacjenta o wcześniejsze zakażenia wirusem VZV, czyli ospę wietrzną, oraz o aktualne objawy.
W przypadku typowego przebiegu choroby, lekarz może postawić diagnozę jedynie na podstawie obserwacji zewnętrznych symptomów. Z kolei kiedy objawy są mniej typowe, specjalista może zdecydować o przeprowadzeniu dodatkowych badań laboratoryjnych. Wśród nich znajdują się:
- testy PCR, które wykrywają wirusa VZV w płynie z pęcherzyków,
- analizy immunofluorescencyjne, które oceniają reakcje immunologiczne organizmu.
Na przykład, gdy istnieje podejrzenie powikłań, lekarz może zalecić przeprowadzenie bardziej szczegółowych testów. Szybkie i trafne rozpoznanie półpaśca ma ogromne znaczenie, ponieważ pozwala na skuteczne leczenie i zminimalizowanie ryzyka ewentualnych powikłań.
Jakie powikłania mogą wystąpić w wyniku półpaśca?
Półpasiec może powodować szereg poważnych problemów zdrowotnych. Najbardziej powszechnym jest neuralgia popółpaścowa, czyli przewlekły ból, który może utrzymywać się długo po ustąpieniu wysypki. Dotyka ona nawet 20% chorych, zwłaszcza osób w wieku powyżej 50 lat. Kolejnym kłopotem są blizny, które mogą pozostać po chorobie, wpływając na codzienne funkcjonowanie.
Ponadto, drapanie wysypki może prowadzić do wtórnych zakażeń, takich jak infekcje bakteryjne, co dodatkowo zwiększa ryzyko różnych powikłań. Jednym z groźniejszych jest półpasiec oczny, który może skutkować utratą wzroku i wymaga pilnej interwencji okulistycznej. Do innych poważnych komplikacji można zaliczyć:
- zapalenie opon mózgowych,
- zapalenie mózgu.
Choć występują rzadko, niosą ze sobą poważne zagrożenie dla życia. Pacjenci mogą również zmagać się z porażeniami nerwów oraz różnymi problemami neurologicznymi, w tym depresją, co ma negatywny wpływ na jakość ich życia. Osoby starsze oraz te z osłabionym układem odpornościowym powinny wykazywać szczególną czujność w obliczu objawów oraz możliwych powikłań. Dlatego wczesna interwencja jest kluczowa dla zachowania zdrowia.
Jakie działania należy podjąć w przypadku nawrotu półpaśca?
W przypadku nawrotu półpaśca kluczowa jest jak najszybsza konsultacja z lekarzem. Wczesne podjęcie działań, takich jak zastosowanie leków przeciwwirusowych, w tym:
- acyklowiru,
- walacyklowiru,
- famcyklowiru.
Najlepiej działają, gdy leki te zostaną zastosowane w ciągu 72 godzin od wystąpienia wysypki. Oprócz tego nie można zapominać o konieczności dbania o higienę skóry; warto unikać drapania pęcherzyków, a także rozważyć przyjmowanie środków przeciwbólowych i, jeśli zajdzie taka potrzeba, leków łagodzących swędzenie. Co ciekawe, stres ma negatywny wpływ na wystąpienie nawrotów półpaśca, dlatego korzystne mogą okazać się techniki relaksacyjne oraz prowadzenie zdrowego stylu życia, który wspiera naszą odporność. Regularne ćwiczenia, zrównoważona dieta oraz odpowiednia ilość snu przyczyniają się do poprawy ogólnego stanu zdrowia, a także mogą zmniejszyć ryzyko nawrotów tej dolegliwości.
Jak stres wpływa na wystąpienie półpaśca?
Stres odgrywa kluczową rolę w rozwoju półpaśca, gdyż osłabia nasz system odpornościowy. W sytuacjach długoterminowego napięcia organizm traci zdolności obronne, a to sprzyja reaktywacji wirusa varicella zoster (VZV), odpowiedzialnego za tę dolegliwość. Osoby, które zmagają się z przewlekłym stresem, powinny bezwzględnie zwracać szczególną uwagę na swoje zdrowie.
Wprowadzenie technik relaksacyjnych i zdrowego stylu życia to kluczowe kroki w tym procesie. Liczne badania dowodzą, że:
- stres zwiększa ryzyko pierwszego epizodu półpaśca,
- sprzyja nawrotom choroby,
- organizm gorzej radzi sobie z wirusami w trudnych sytuacjach.
Dodatkowo, osoby borykające się z przewlekłymi schorzeniami, takimi jak:
- cukrzyca,
- nowotwory,
- inne przewlekłe schorzenia
są bardziej narażone na negatywne skutki napięcia psychicznego. Dlatego umiejętność zarządzania stresem jest niezwykle ważna.
Regularna aktywność fizyczna, zdrowe odżywianie oraz techniki relaksacyjne, takie jak medytacja czy głębokie oddychanie, mogą znacząco poprawić ogólny stan zdrowia i wzmocnić odporność. Dzięki takim praktykom można zmniejszyć ryzyko wystąpienia półpaśca oraz jego nawrotów. Troska o zdrowie zarówno psychiczne, jak i fizyczne stanowi fundament działań prewencyjnych, zwłaszcza dla osób zaliczających się do grupy ryzyka.
Jakie metody leczenia półpaśca istnieją?
Leczenie półpaśca koncentruje się na kontrolowaniu wirusa oraz łagodzeniu towarzyszących mu objawów. Do najważniejszych metod należą:
- farmakoterapia,
- leczenie objawowe.
W terapii wykorzystuje się leki przeciwwirusowe, takie jak:
- acyklowir,
- walacyklowir,
- famcyklowir.
Leki te skutecznie skracają czas choroby i zmniejszają ryzyko wystąpienia powikłań, działając na wirusa varicella zoster (VZV). Działają one najlepiej, gdy zostaną przyjęte w ciągu 72 godzin od momentu zauważenia pierwszych symptomów. Aby złagodzić ból, zaleca się również stosowanie:
- niesteroidowych leków przeciwzapalnych,
- opioidów.
W niektórych przypadkach specjaliści mogą rekomendować leki przeciwdepresyjne, których działanie przyczynia się do redukcji przewlekłego bólu. Dodatkowe metody leczenia objawowego obejmują:
- stosowanie chłodnych okładów,
- stosowanie maści,
- które mogą przynieść ulgę w swędzeniu i innych dolegliwościach skórnych, poprawiając tym samym jakość życia pacjentów.
W przypadku silnych objawów hospitalizacja oraz intensywne leczenie mogą okazać się niezbędne. Wczesne zauważenie problemu i odpowiednia interwencja znacznie zmniejszają ryzyko rozwoju powikłań, takich jak neuralgia popółpaścowa, mogąca trwać przez długi czas. Dlatego osoby, u których występują objawy półpaśca, powinny jak najszybciej skonsultować się z lekarzem, aby uzyskać potrzebną pomoc oraz ulgę w cierpieniu.
Które leki są stosowane w leczeniu półpaśca?
Leczenie półpaśca opiera się na stosowaniu leków przeciwwirusowych, które mają na celu skrócenie czasu trwania choroby oraz zredukowanie ryzyka różnych powikłań. Do najczęściej stosowanych środków należą:
- acyklowir,
- walacyklowir,
- famcyklowir.
Acyklowir dostępny jest zarówno w formie dożylnej, jak i doustnej, co pozwala na lepsze dostosowanie leczenia do potrzeb pacjenta. Z kolei walacyklowir i famcyklowir, będące prolekami acyklowiru, charakteryzują się wyższą biodostępnością, co może przyspieszyć efekty terapii. W przypadku bólu związanego z półpaścem zaleca się stosowanie środków przeciwbólowych, takich jak:
- paracetamol,
- ibuprofen,
- kodeina.
Jeśli pacjent zmaga się z neuralgią popółpaścową, warto pomyśleć o lekach przeciwdepresyjnych i przeciwpadaczkowych, które mogą skutecznie łagodzić przewlekły ból. Nie należy zapominać o podstawowych zasadach higieny skóry – uniknięcie drapania pęcherzyków jest istotne, by zminimalizować ryzyko wtórnych infekcji. Troszczenie się o siebie w trakcie leczenia półpaśca może znacząco wspierać proces zdrowienia.
Czy półpasiec może być niebezpieczny dla osób starszych?
Półpasiec stanowi istotne zagrożenie, zwłaszcza dla osób starszych, a szczególnie tych, którzy przekroczyli pięćdziesiąty rok życia. Z wiekiem rośnie nie tylko podatność na infekcje, ale także ryzyko różnych powikłań.
Na przykład, wystąpienie neuralgii popółpaścowej często wiąże się z przewlekłym bólem, który potrafi się utrzymywać długo po ustąpieniu wysypki, co znacząco obniża jakość życia. Dodatkowo, starsi pacjenci mogą borykać się z poważnymi konsekwencjami zdrowotnymi, takimi jak:
- półpasiec oczny, który w krytycznych przypadkach prowadzi do utraty wzroku i wymaga natychmiastowego działania ze strony służby zdrowia,
- innego potencjalnie groźnego komplikacja neurologiczna, jak zapalenie mózgu,
- zapalenie opon mózgowych.
Dlatego szybkie rozpoznanie oraz skuteczne leczenie półpaśca u osób starszych ma kluczowe znaczenie. Właściwie dobrane leki przeciwwirusowe i przeciwbólowe, w połączeniu z regularnymi wizytami kontrolnymi, mogą znacznie zredukować ryzyko poważnych problemów zdrowotnych, a tym samym poprawić komfort życia pacjentów w tym przedziale wiekowym.
Co to jest profilaktyka półpaśca?
Profilaktyka półpaśca koncentruje się na skutecznych metodach zapobiegania tej chorobie, mających na celu zredukowanie liczby przypadków oraz związanych z nimi zdrowotnych komplikacji. Istotnym elementem tej profilaktyki jest szczepionka przeciwko półpańcowi, która jest szczególnie zalecana dla dorosłych powyżej 50. roku życia.
Nawet jeśli dana osoba przechodziła wcześniej ospę wietrzną, szczepienie znacząco obniża ryzyko wystąpienia półpaśca. W przypadku zachorowania, szczepionka może złagodzić jego objawy. Badania wykazały, że ten preparat zmniejsza również prawdopodobieństwo wystąpienia neuralgii popółpaścowej, co jest powikłaniem mogącym powodować przewlekły ból przez długi czas.
Dodatkowo, dbanie o odporność poprzez zdrowy styl życia jest kluczowe w prewencji tej choroby. Unikając stresu oraz właściwie leczą choroby przewlekłe, można zredukować ryzyko wystąpienia półpaśca. Osoby z osłabionym układem immunologicznym, takie jak pacjenci z cukrzycą lub nowotworami, powinny szczególnie troszczyć się o swoje zdrowie, co pomoże im w minimalizacji zagrożenia reaktywacją wirusa VZV.
W miarę starzejącego się społeczeństwa problem półpaśca staje się coraz bardziej istotny, a liczba zachorowań może wzrastać. Dlatego edukowanie społeczeństwa na temat półpaśca, jego symptomów oraz sposobów zapobiegania staje się kluczowe dla ochrony zdrowia publicznego.
Czy szczepionka przeciwko półpaścowi jest skuteczna?
Szczepionka przeciwko półpaścowi jest skutecznym narzędziem w zapobieganiu tej chorobie oraz jej powikłaniom. Zawiera ona żywy, atenuowany szczep wirusa Oka VZV, który wykazuje większą moc niż szczepionka stosowana przeciwko ospie wietrznej. Jej skuteczność w zapobieganiu półpaścowi oscyluje wokół 50%. Co więcej, stosowanie tej szczepionki przyczynia się do zmniejszenia ryzyka wystąpienia neuralgii popółpaścowej, objawiającej się przewlekłym bólem nawet po ustąpieniu wysypki.
Osoby powyżej pięćdziesiątego roku życia oraz te z osłabionym układem odpornościowym powinny szczególnie rozważyć skorzystanie z tego preparatu. Badania wykazują, że zaszczepieni, którzy mimo to zapadają na półpasiec, zazwyczaj przechodzą chorobę w łagodniejszej formie. W zakresie profilaktyki szczepionka ma kluczowe znaczenie, ponieważ pomaga zmniejszyć zarówno liczbę przypadków, jak i ich ciężkość.
Oprócz szczepienia, ważne jest także dbanie o zdrowy styl życia oraz regularne monitorowanie kondycji układu odpornościowego, co również wpływa na zapobieganie tej chorobie.
Kiedy i jak stosować szczepionkę przeciwko półpaścowi?
Szczepionkę przeciw półpaścowi rekomenduje się dorosłym, którzy ukończyli 50. rok życia. Dotyczy to zarówno osób, które przeszły ospę wietrzną, jak i tych, które nigdy jej nie miały. Proces szczepienia polega na podaniu jednej dawki domięśniowo, co można zrobić o każdej porze roku.
Warto, aby osoby z osłabionym układem odpornościowym skonsultowały się z lekarzem przed podjęciem decyzji o szczepieniu. Ten preparat odgrywa istotną rolę:
- zmniejsza ryzyko wystąpienia półpaśca,
- łagodzi objawy, jeśli choroba się pojawi.
Szczególnie ważne jest to dla seniorów. Badania wskazują, że zaszczepieni pacjenci, którzy zachorują, doświadczają łagodniejszego przebiegu choroby, co prowadzi do mniejszego ryzyka poważnych powikłań, takich jak neuralgia popółpaścowa. Warto także pamiętać, że prowadzenie zdrowego stylu życia oraz regularne kontrole mają znaczący wpływ na zapobieganie półpaścowi. Dlatego szczepienie staje się kluczowym elementem ochrony zdrowia, zwłaszcza w zestarzejącym się społeczeństwie.
Nie zapominaj, że zdrowie jest najważniejsze.
Jakie są skutki nieleczonego półpaśca?
Nieleczony półpasiec stwarza ryzyko poważnych problemów zdrowotnych, które mogą znacznie wpłynąć na codzienne życie. Neuralgia popółpaścowa to jedno z najczęstszych powikłań, które dotyka nawet 20% osób w wieku powyżej czterdziestu lat. Utrzymujący się przewlekły ból po ustąpieniu wysypki potrafi naprawdę obniżyć jakość życia, a często wymaga specjalistycznej interwencji terapeutycznej. Ponadto, brak leczenia może prowadzić do powstawania blizn, co negatywnie wpływa nie tylko na wygląd skóry, ale również na samopoczucie psychiczne pacjentów.
Warto również zaznaczyć, że:
- drapanie wysypki zwiększa ryzyko wtórnych zakażeń skóry,
- półpasiec oczny może skutkować utratą wzroku,
- neurologiczne powikłania, takie jak zapalenie opon mózgowych czy zapalenie mózgu, są rzadkie, ale ich konsekwencje mogą być tragiczne.
Osoby z osłabionym układem odpornościowym borykają się z większym ryzykiem tych powikłań. Szybkie pogorszenie zdrowia jest jak najbardziej możliwe. Utrzymujący się ból i dyskomfort mogą prowadzić do depresji oraz innych poważnych problemów psychicznych. Właściwe wczesne rozpoznanie i leczenie są kluczowe, aby zminimalizować ryzyko poważnych skutków zdrowotnych związanych z półpaścem.